診療内容
クローン病
クローン病は口から肛門までの全消化管にびらんや潰瘍などの炎症が起こる可能性のある病気です。内科的治療では、炎症を制御し、再燃・再発を予防して、栄養状態を維持することが目標となります。しかしながら、炎症が制御できない状態が続くと、時間経過とともに腸管が狭くなったり(狭窄)、穴が開いたり(瘻孔・穿孔)します。狭窄や瘻孔が形成されると、腸閉塞や体調不良が頻繁に起こって生活の質が低下するだけでなく、更なる狭窄、瘻孔を生じる引き金となったりします。狭窄、瘻孔、穿孔は内科治療の効果を期待するのは難しいとされ、病変が複雑化する前に手術を行うことが重要です。また痔瘻などの肛門病変にも手術が必要となる場合があります。
クローン病に対する手術
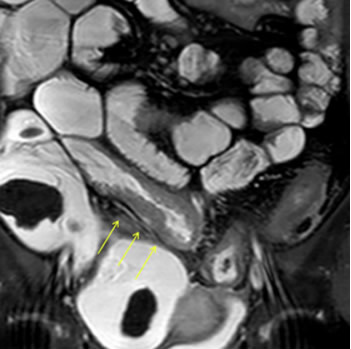 図1 MRエンテログラフィー
図1 MRエンテログラフィー
腸に対する手術
クローン病の手術方法は個々の状態によって求められる術式が様々であるため、小腸造影検査、ダブルバルーン小腸内視鏡、MRエンテログラフィー(図1)などの最新の画像診断で術前の評価に基づいて適切な手術計画を立てます。これには切除範囲や吻合箇所、吻合方法、あるいは人工肛門造設の適応の有無などが含まれます。狭窄や瘻孔を形成した腸管に対しては、病変部を切除し、正常な腸管同士を吻合することが基本です。
しかし、クローン病は、術後に狭窄や瘻孔が新しく形成され、複数回の手術(つまり複数回の腸管切除)を余儀なくされることが多い病気です。小腸は、健康な方では4〜5mの長さがありますが、腸管切除を繰り返すことで小腸が短くなると、水分や栄養の吸収が不十分になり、短腸症候群という状態に至ります。この場合、自宅での点滴が必要になるなど著しく生活の質が低下するため、短腸症候群を避けることが重要です。当科では、手術中の内視鏡検査で病変の程度・範囲を正確に評価し、腸管を切除せずに狭窄部を拡げる方法(狭窄形成術)を組み合わせて、1回の手術で切除する腸管ができるだけ短くなるよう努めています。
また開腹手術のみならず、整容性に優れ、術後疼痛の軽減が可能とされる腹腔鏡手術も行っています。最近、更なる整容性の向上のため、手術器具の腹腔内への挿入箇所を1カ所とした単孔式腹腔鏡手術も実施しています(図2)。
クローン病患者さんの多くが一度は手術を経験します。できるだけ手術回数を少なくするように内科的治療と外科的治療をうまく組み合わせた方法について患者さんと相談しながら決定します。
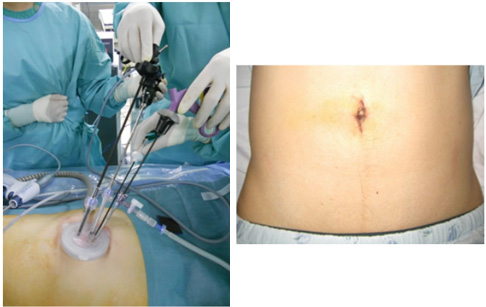 図2 クローン病に対する単孔式腹腔鏡手術
図2 クローン病に対する単孔式腹腔鏡手術
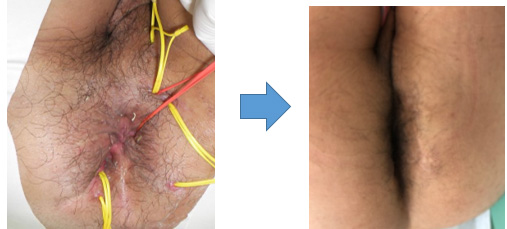 図3 クローン病の肛門病変に対するシートン法
図3 クローン病の肛門病変に対するシートン法
肛門に対する手術
痔瘻、肛門周囲膿瘍に対しては、シートン法を主に行います(図3)。最近では、適応となる患者さんに対しては難治性の複雑痔瘻に対しては脂肪幹細胞移植を行っています(図4)。肛門では、感染がコントロールできない場合、狭窄が高度の場合では永久的な人工肛門造設が必要となります。
ただし、クローン病の長期にわたる肛門病変からは肛門管がんや痔瘻がんなどの悪性腫瘍が生じる危険性があるため、外来で注意深く観察するとともに、機能温存が不可能である場合は、肛門を切除・閉鎖し永久人工肛門とする手術(腹会陰式直腸切断術)が考慮されます。
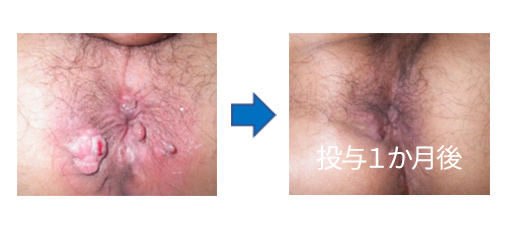 図4 クローン病の肛門病変に対する脂肪幹細胞移植
図4 クローン病の肛門病変に対する脂肪幹細胞移植
再発予防
クローン病に対し抗TNFα抗体製剤、IL12/23製剤などの生物学的製剤による治療が急速に広まっています。もちろんすべての患者さんの術後にこのような新規の治療薬が必要なわけではありません。術前に生物学的製剤による治療を行っていない患者さんでは、再発のリスクが大きいと考えられる場合(若年発症、多発病変、再手術例、直腸病変など)に、術後の生物学的製剤による維持療法を勧めます。一方で、術前から生物学的製剤による治療を行っていた場合には、狭窄や瘻孔の影響でその効果が弱くなっていることが多く、術後にも同様の治療を継続して頂くよう勧めています。患者さんの個々の状態に応じて適切な治療を選択することで高い生活の質を維持できるよう努めています。
術後のフォローアップ、外来通院について
人工肛門閉鎖までは医師の診察と並行して、皮膚・排泄ケア看護認定看護師(WOCナース)による人工肛門管理のサポートを行います。
術後のフォローアップのため当院での3か月~1年に1度の通院をお勧めしています。術後合併症、排便コントロールには専門的な知識が必要なためIBD外科を専門としている医師(大北)が継続してフォローいたします。当科では他府県から来られる患者さんも沢山いらっしゃいます。三重県より北の都道府県にお住いの患者さんでは、関連施設の桑名市総合医療センターIBD外来(担当:大北)での診察も行っています。その他、豊田市にある家田病院と協力し、連携をとって術後のフォローを行っています。
小児期の炎症性腸疾患について
炎症性腸疾患は、幼児や学童期にもみられる疾患で小児領域でもまれな疾患ではなくなってきています。小児発症の炎症性腸疾患は重症例が多いことや病悩期間が長期に渡ることなどから、治療にあたっては学校生活や就職への影響に対する配慮が非常に重要です。また疾患に伴う低栄養や治療薬であるステロイドの副作用などから成長障害を来すことがあり、成長への影響も念頭に置いた治療方針の選択が重要となります。
当科は成人の炎症性腸疾患グループと小児外科グループが共同で小児の炎症性腸疾患の治療にあたっている、我が国でも数少ない医療機関の1つです。このため、小児の炎症性腸疾患においても、内科的治療から外科的治療までのトータルな治療サポートができるという利点があり、全国の医療施設から患者さんをご紹介いただいております。小児期から発症した患者さんが小児外科グループで治療され、成人外科グループにスムーズに移行することも可能となっています。



