診療のご案内
診療内容
大腸がん
大腸がんの手術について
大腸がんは早期に見つかると大腸内視鏡で切除することができます。
しかし、進行して大きくなると腸の壁に深く浸潤しリンパ節転移をきたす可能性があるため腫瘍そのものだけでなくリンパ節も同時に治療する必要があり、がんを腸管・リンパ節ごと切り取る手術を行います。
大腸は、排便に深くかかわる臓器ですので手術では「排便機能」をできるだけ残すことが重要です。がんがお尻に近ければ近いほど、排便機能にかかわる機能を損ないやすくなり、さらには人工肛門の必要性が高まってきます。
①排便機能を残す(特に直腸がんでは肛門を残し人工肛門を回避する)
②がんを確実に治す
①、②を確実に保った上で、体に負担が少ない手術が可能となるよういろいろな工夫をしています。
大腸がんに対する低侵襲手術
腹腔鏡手術では高解像度の画像により神経・血管・組織との境界などの認識が向上するため高精度の手術が実現可能です。わたしたちは現在ではほぼすべての大腸がんを対象に腹腔鏡下手術を施行しています。
さらに現在は腹腔鏡下手術にロボットの補助を取り入れた手術(ロボット支援下手術)が増加傾向にあります。
お尻に近い腸管である直腸のがんである直腸がんでは、従来の方法では操作が難しい骨盤深部においても正確な操作が可能となり、大事な機能を残しながらがんを確実に切除することが可能となっています。
結腸がんにもロボット支援下手術を開始しており、多くの大腸がんに対してロボット支援下手術が施行可能となっています。
直腸がんに対する最新の術前治療と肛門温存の取り組み
直腸がん、特にお尻から5㎝程に存在するがんでは肛門ごとがんを切除し、永久人工肛門をつくる手術(直腸切断術)が必要となることがあり、患者さんも治療に大変悩まれることと思います。当科では、肛門に非常に近いがんであっても、できる限り肛門を温存する治療を取り入れています。
肛門温存のための取り組み
術前化学療法(抗がん剤治療)、術前放射線療法とロボット支援下手術
近年、手術前に放射線、抗がん剤をどちらも行うことで腫瘍が大きく縮小することがわかってきました。Total neoadjuvant therapy(TNT)と呼ばれる治療方針です。(図3)
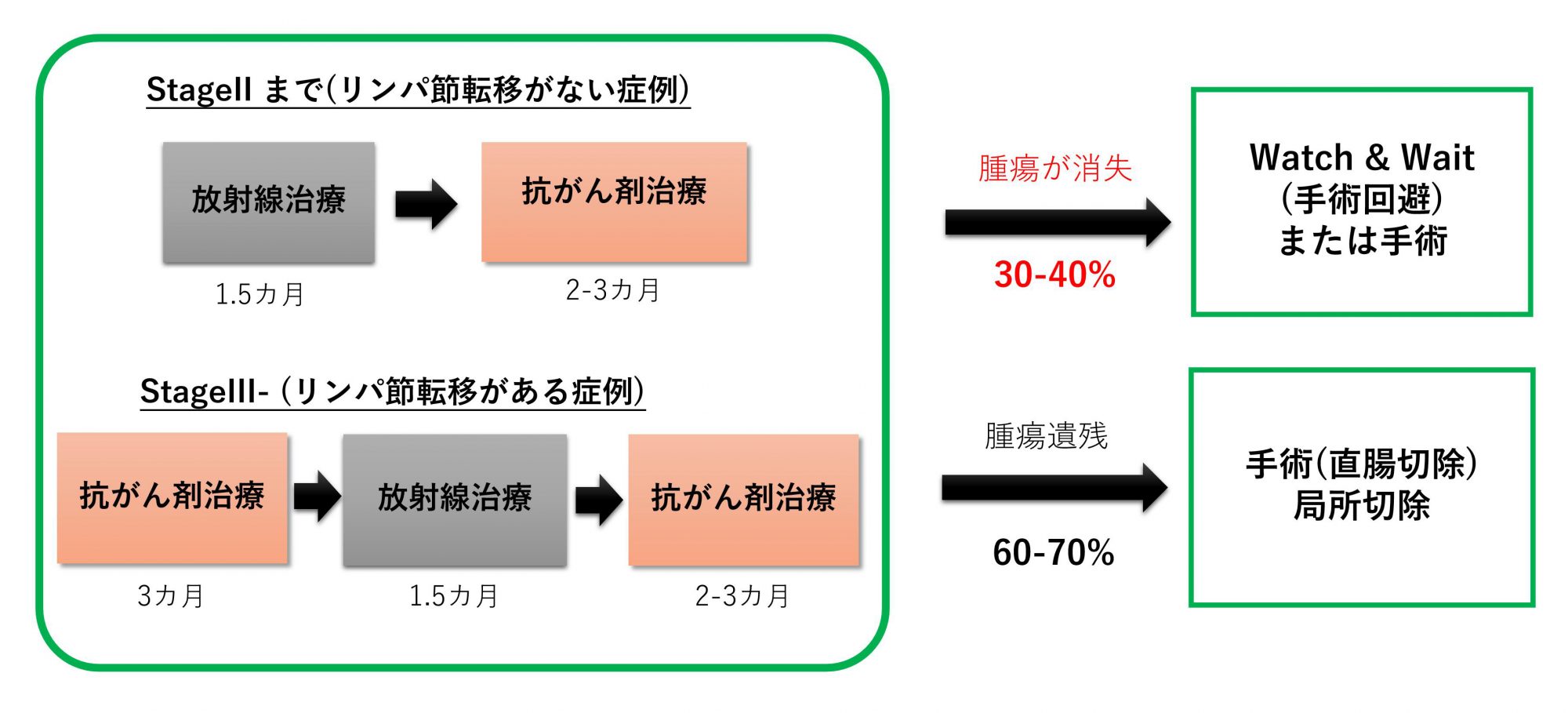
放射線治療と抗がん剤を順に行うことで、30-40%の患者さんの癌が消失します。その場合も手術が標準治療ではありますが、手術を回避し経過観察することも選択肢となります。
TNTを行うと、治療成績が向上する(再発率が下がる)だけでなく、腫瘍が完全に消失することが3割前後あると言われています。がんが消失した場合、手術を回避し慎重に経過観察する治療戦略(Watch and Wait)が提唱され、欧米では標準治療の1つとして普及しつつあります。(図4)
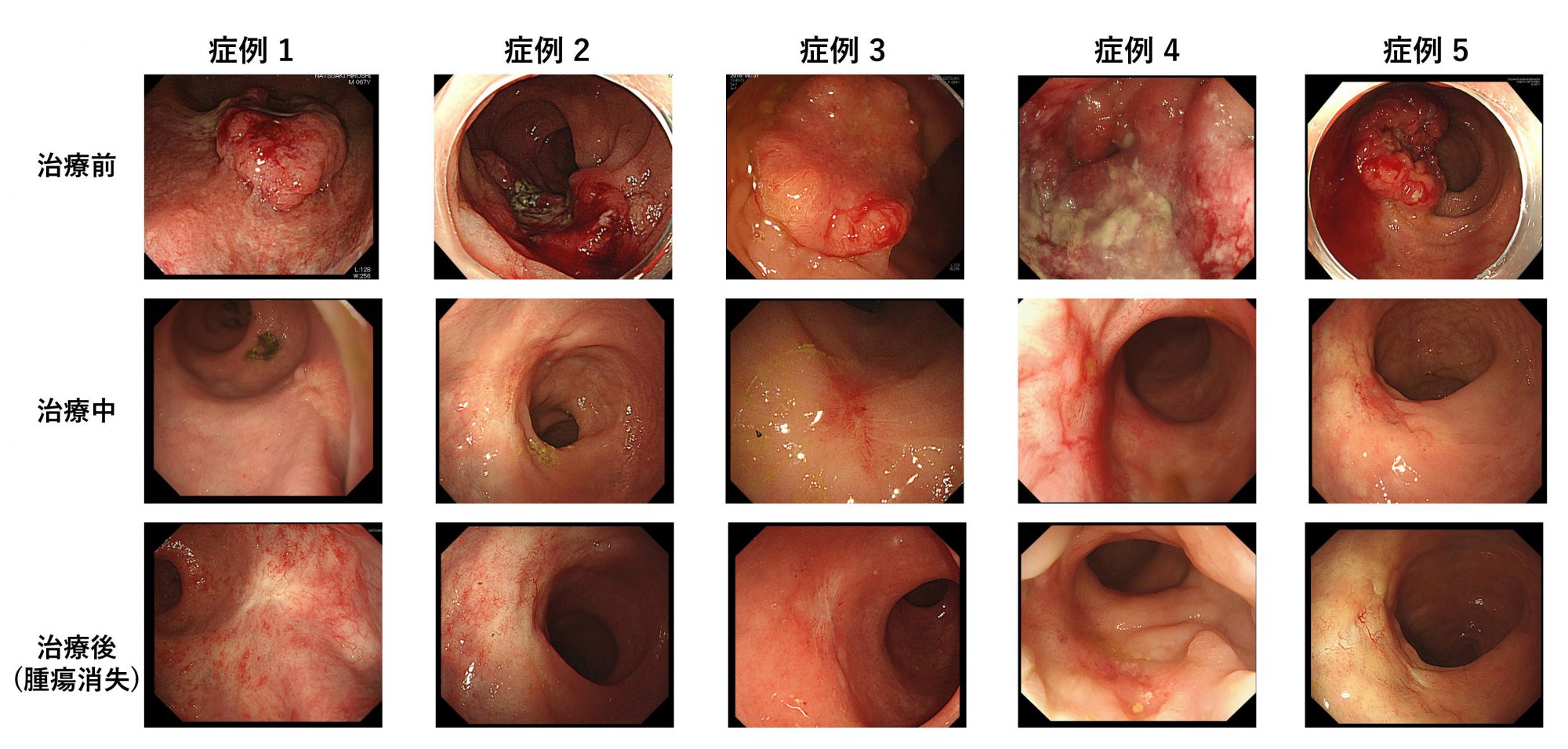
治療経過とともに縮小し、最終的に消失した実例です。
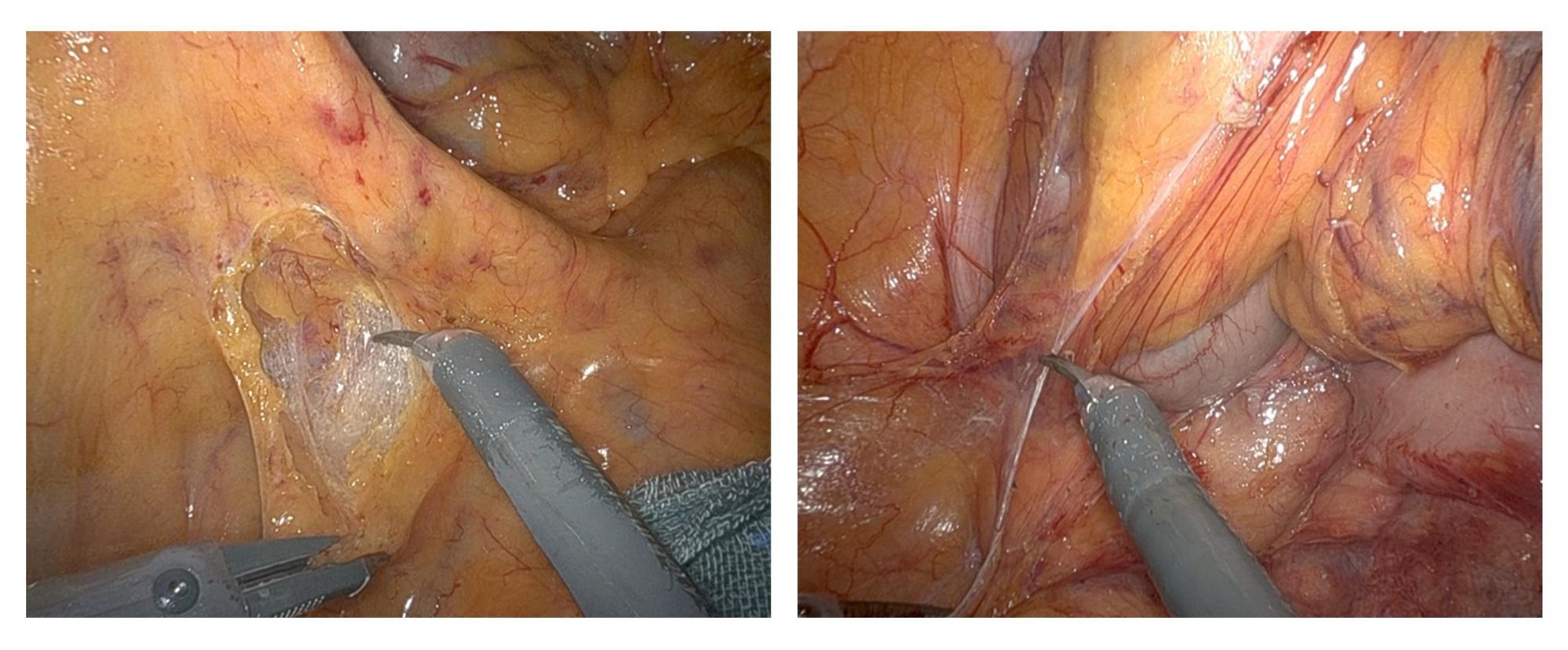
さらに、手術で直腸を切除する場合も、ロボット支援下手術により、肛門から3cmほどのところで吻合(腸と肛門をつなぐ)することで、多くの症例で自然な形の肛門を温存することが可能です。(図5)
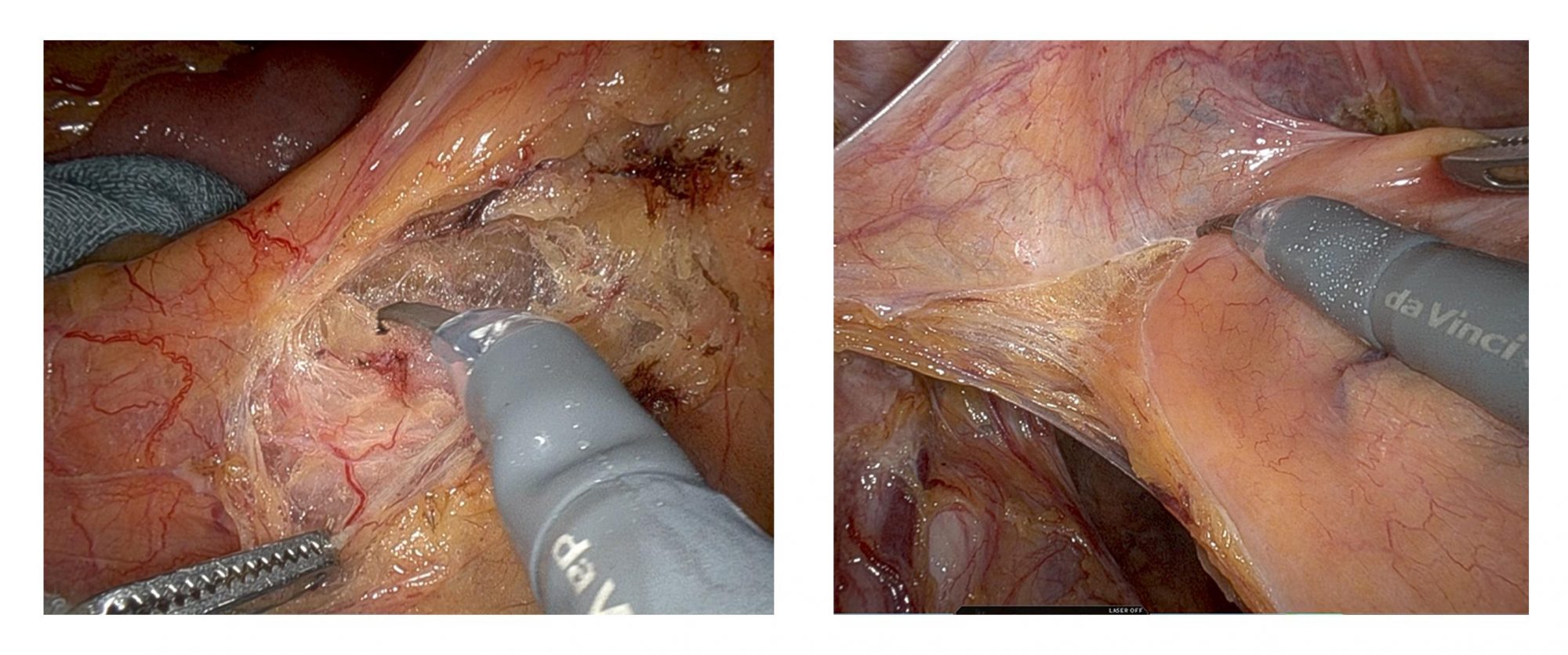
また腫瘍がかなり縮小して少しだけ残ってしまった場合、条件によっては腫瘍部分だけを切除し、直腸そのものを温存する治療(局所切除術)が可能なこともあります。(図6)
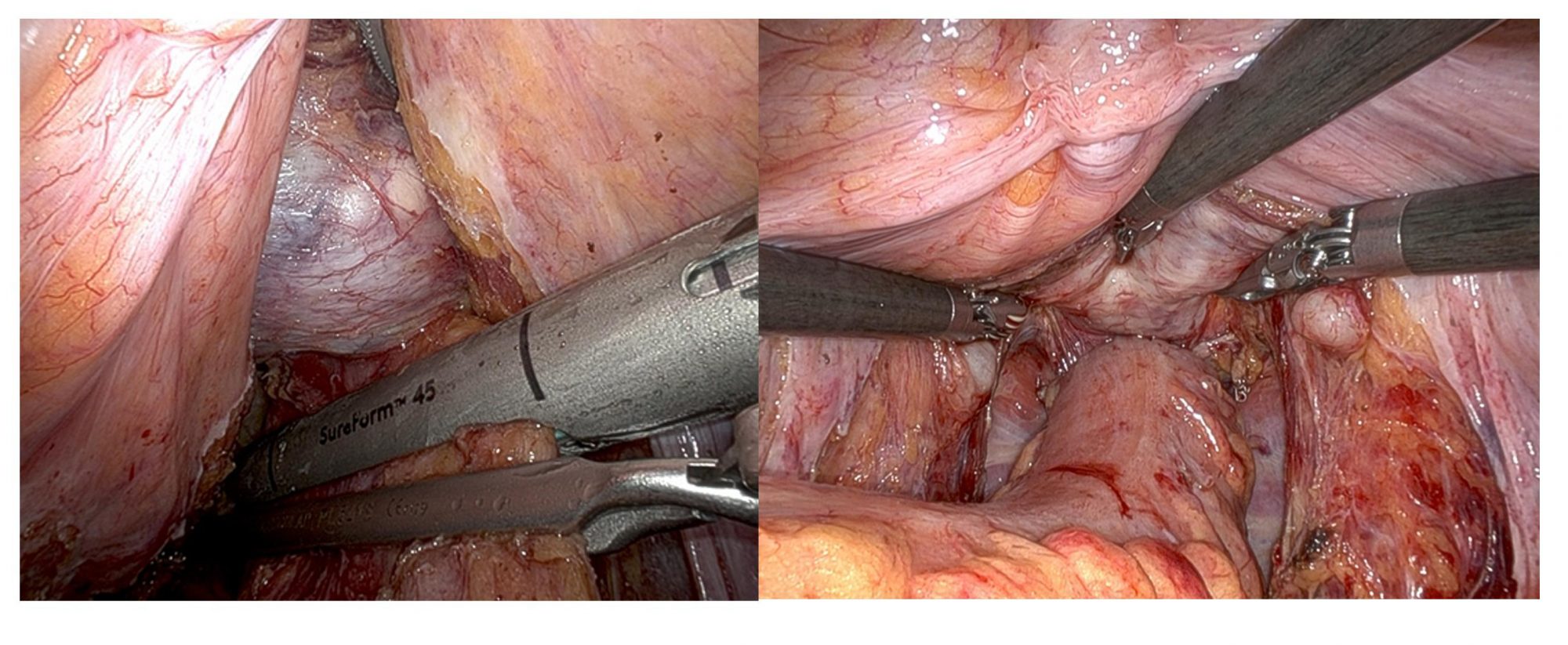
(左:腸管を切るところ 右:腸と腸を吻合(つなぐ)するところ)
ロボット支援下手術により、骨盤の深いところでも安定した腸管切除・吻合が可能です。(肛門から3cmほどで腸管吻合をしています)
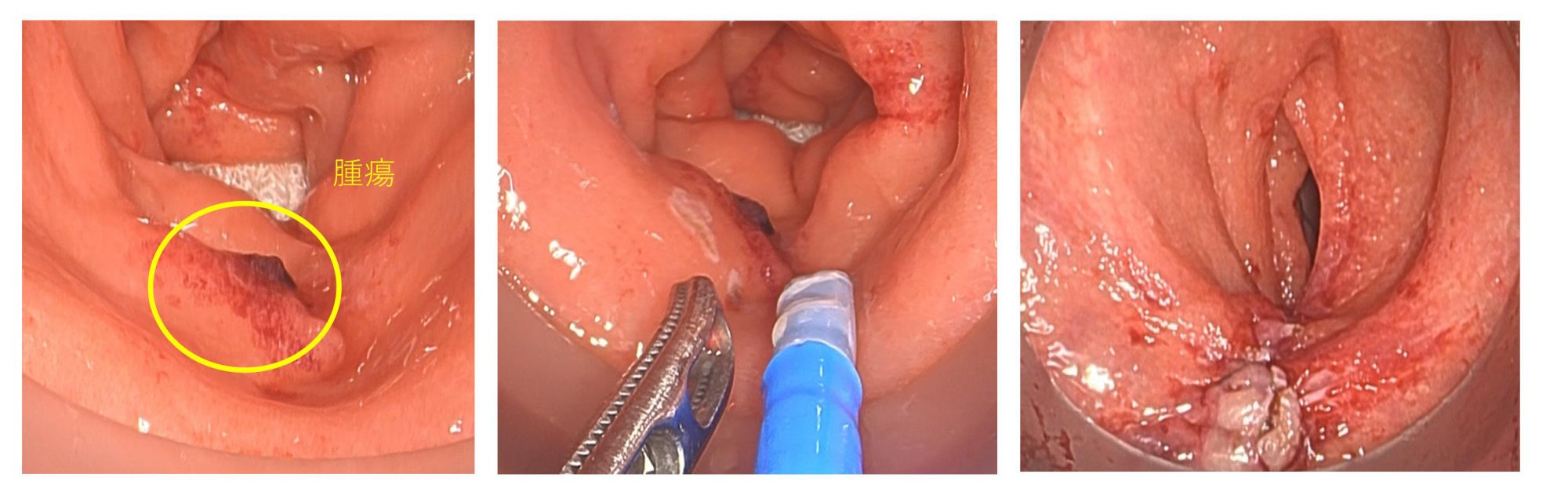
肛門からカメラを見ながら腹腔鏡用の手術器具を用いて腫瘍を切除します。肛門は完全な形で残ります。
転移をきたした大腸がんに対する集学的治療
当科ではステージⅣの患者さんにも抗がん剤、放射線治療、手術を組み合わせ、良好な成績を得てきました。わたしたちの科内に常勤のがん薬物療法専門医と連携をとり、患者さんごとに最適ながん薬物療法を提供できる体制を整えています。
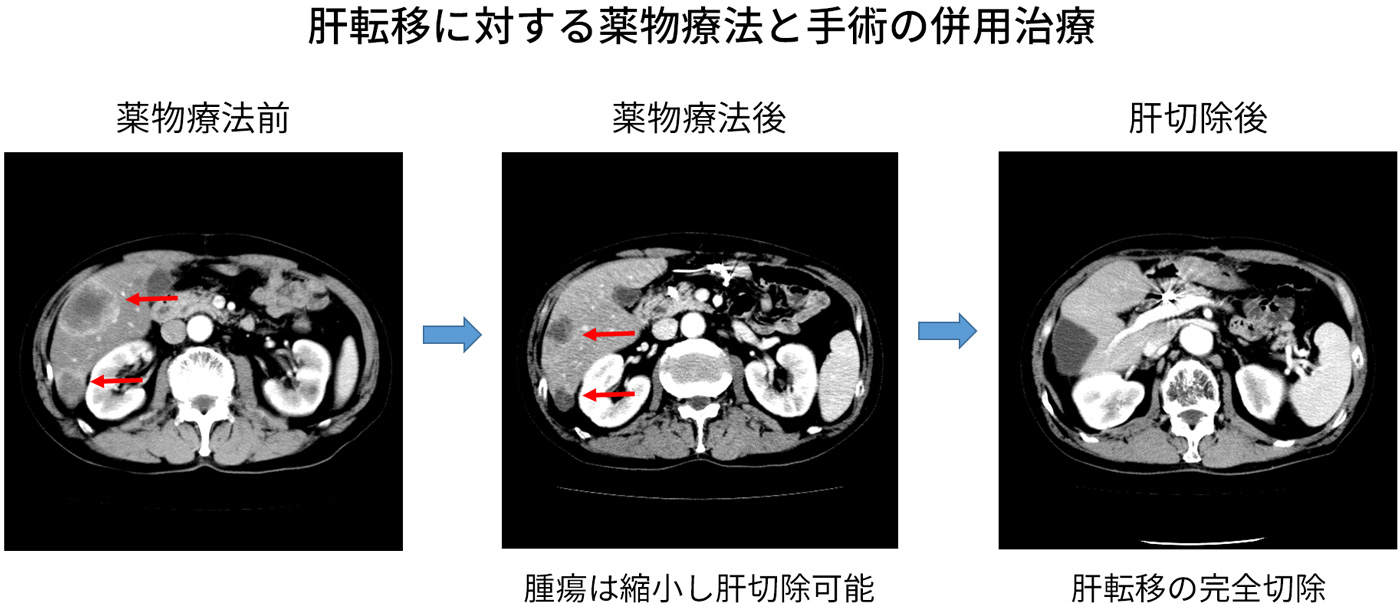
また、多くの専門家が在籍する大学病院の特色を生かし、他の専門医(肝臓外科医、呼吸器外科医、放射線科医)と協力し、肝転移、肺転移、局所再発に対し、手術療法による肝切除(図7)、肺切除ならびに手術ができない全身状態のよくない患者さんには体に負担のないラジオ波焼灼術、凍結治療を取り入れております。
遺伝性大腸がんに対する手術治療
遺伝性大腸がんの代表的な疾患として家族性大腸腺腫症(FAP)とリンチ症候群があります。FAPは年齢を重ねるとともに大腸がんの発生リスクが高くなるため、20歳代で原因となる大腸を全摘出することが勧められています。
これまでわたしたちは多数のFAPの患者さんに対して大腸をすべて切除し肛門を温存する手術(大腸全摘・回腸嚢肛門吻合術)を提供してきました。
この手術は腹腔鏡下手術で行い、一時的人工肛門を作らず1回の手術で終了します。
リンチ症候群に対してはFAPのように予防的な大腸切除の手術は勧められず、大腸がんを発症した時に手術を行います。
遺伝性大腸がんの患者さんは他の臓器(消化管、女性器、甲状腺など)の発がんリスクが高いため、手術が終わった後も定期的に他臓器の検査を行うことが勧められます。また、家族への影響が心配な方は遺伝カウンセリングをお勧めしています。